Qu’est-ce que la densité mammaire ?
La composition du sein est unique à chaque femme. Tous les seins contiennent des tissus graisseux, glandulaires et fibreux, mais les proportions varient d’une femme à l’autre et ne peuvent être déterminées qu’à l’aide d’une mammographie. On distingue quatre catégories de densité mammaire.
La composition du sein est unique à chaque femme. Tous les seins contiennent des tissus graisseux, glandulaires et fibreux, mais les proportions varient d’une femme à l’autre.
Les seins qui présentent une proportion plus élevée de tissus glandulaires et fibreux sont appelés seins denses.
Les seins denses sont fréquents. Chez les femmes âgées de 40 à 74 ans, 43 % ont des seins denses. En général, les seins deviennent moins denses et contiennent plus de tissus graisseux avec l’âge :
- 56 % des femmes dans la quarantaine ont des seins denses.
- 37 % des femmes dans la cinquantaine ont des seins denses.
- 27 % des femmes dans la soixantaine ont des seins denses.
Avoir un tissu mammaire dense est normal. Cependant, comprendre votre densité mammaire vous permet de mieux appréhender votre profil de risque et les implications, et de pouvoir prendre des décisions éclairées concernant le dépistage.
La densité mammaire ne peut être évaluée qu’à l’aide d’une mammographie. Le radiologiste examine visuellement la répartition de vos tissus denses et graisseux (densité mammaire). Dans certaines provinces, un logiciel automatisé peut également effectuer ce calcul. La densité mammaire n’est pas corrélée à la taille ou à la fermeté des seins. Après un examen médical, certains professionnels de la santé peuvent informer une femme qu’elle a des seins denses. Cependant, il n’est pas possible de détecter la densité mammaire par l’apparence ou la palpation.
Il ne faut pas confondre les seins denses avec les seins bosselés.
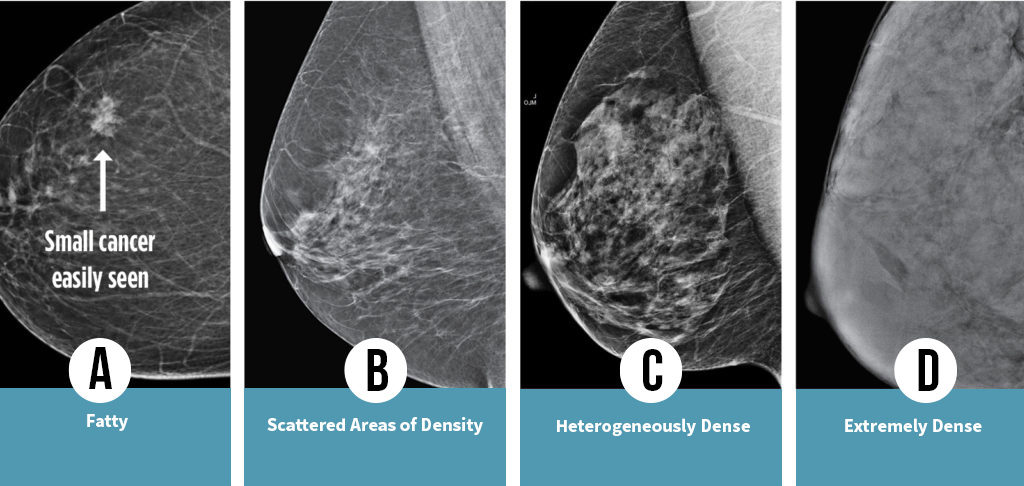 La densité mammaire varie selon le rang de la lettre. Elle est classée en quatre catégories : A, B, C et D. Certaines provinces distinguent aussi les catégories en utilisant des mots.
La densité mammaire varie selon le rang de la lettre. Elle est classée en quatre catégories : A, B, C et D. Certaines provinces distinguent aussi les catégories en utilisant des mots.
ON CONSIDÈRE QUE LES SEINS CLASSÉS EN CATÉGORIES C ET D PRÉSENTENT UNE DENSITÉ MAMMAIRE ÉLEVÉE.
Un tissu mammaire dense peut masquer de petites tumeurs, rendant la mammographie moins précise.
Catégorie A | seins presque entièrement graisseux
Les seins ont peu de tissus fibreux et glandulaires. Ils sont principalement composés de tissu graisseux. Une mammographie permettrait vraisemblablement de diagnostiquer une anomalie.
Catégorie B | seins composés de zones
de densités fibroglandulaires éparses
Les seins présentent des zones dispersées de tissus fibreux et glandulaires, ainsi qu’une bonne quantité de tissu graisseux.
Catégorie C | seins denses de façon hétérogène
Les seins ont une distribution régulière de tissus fibreux et glandulaires, ce qui rend difficile la détection de petites masses par mammographie.
Catégorie D | seins extrêmement denses
Les seins sont composés de tissus fibreux et glandulaires abondants, ce qui rend encore plus complexe la détection d’une tumeur maligne par mammographie.
À quel groupe appartenez-vous ? Une mammographie de dépistage sera nécessaire pour le déterminer.
Les chiffres ci-dessous peuvent fluctuer en fonction de la province et du recours à un logiciel automatisé pour mesurer la densité lors d’une mammographie, ou encore en raison de l’évaluation subjective effectuée par le radiologiste.
- 10 % se situent dans la catégorie de densité la plus faible, caractérisée par une prédominance de tissu graisseux.
- 40 % se situent dans la catégorie de seins composés de zones de densités fibroglandulaires éparses.
- 40 % se situent dans la catégorie de seins denses de façon hétérogène (catégorie C, seins classifiés comme denses).
- 10 % se situent dans la catégorie de seinsextrêmement denses (catégorie D, seins classifiés comme denses).
Plus votre densité mammaire est élevée, plus le risque qu’une tumeur passe inaperçue est grand et plus le risque de cancer du sein est accru.
ÂGE : Les seins denses sont plus courants chez les jeunes femmes. Cependant, en vieillissant, la densité mammaire ne diminue pas nécessairement.
- 56 % des femmes de la quarantaine ont les seins denses.
- 37 % des femmes de la cinquantaine.
- 27 % des femmes de la soixantaine.
MÉNOPAUSE : Après la ménopause, la densité mammaire peut diminuer mais ce n’est pas toujours le cas.
ETHNICITÉ : Chez les femmes d’origine asiatique ont retrouve un pourcentage élevé de seins denses.
HÉRÉDITÉ : La densité mammaire peut être transmise génétiquement.
HTS : Accroissement de la densité chez les femmes recevant une hormonothérapie substitutive.
TAILLE DES SEINS : Une poitrine plus petite est corrélée à une densité mammaire plus élevée.
GROSSESSE ET ALLAITEMENT : Pendant cette période, les seins gagnent en densité.
POIDS : Une masse corporelle élevée est inversement corrélée à la densité.
Le TAMOXIFÈNE et les INHIBITEURS D’AROMATASE : Ces médicaments utilisés pour traiter le canser du sein peuvent réduire la densité.
Selon certaines recherches, les mammographies conventionnelles peuvent diminuer le taux de mortalité lié au cancer du sein, même chez les femmes qui n’ont pas des seins très denses. Cependant, il est crucial de souligner que la densité mammaire n’est pas le seul facteur de risque. D’autres facteurs peuvent également contribuer à l’apparition d’un cancer du sein, même chez les femmes dont la densité mammaire est faible. N’hésitez pas à en parler avec votre médecin ou votre infirmier(ère) praticien(ne).
Veuillez remplir l’évaluation du risque de cancer du sein IBIS, qui peut être effectuée de manière autonome ou avec l’aide d’un professionnel de la santé. Les femmes présentant un risque accru de cancer du sein tireront souvent profit d’une imagerie par résonance magnétique (IRM) en plus d’une mammographie. En Ontario et en Nouvelle-Écosse, on considère qu’un risque élevé de développer un cancer du sein au cours de sa vie existe lorsque ce risque dépasse 25 %. En Alberta et aux États-Unis, le seuil est fixé à 20 %. Quel est le risque que vous soyez atteinte d’un cancer du sein au cours de votre vie ? Découvrez l’outil d’évaluation du risque de cancer du sein IBIS : ici
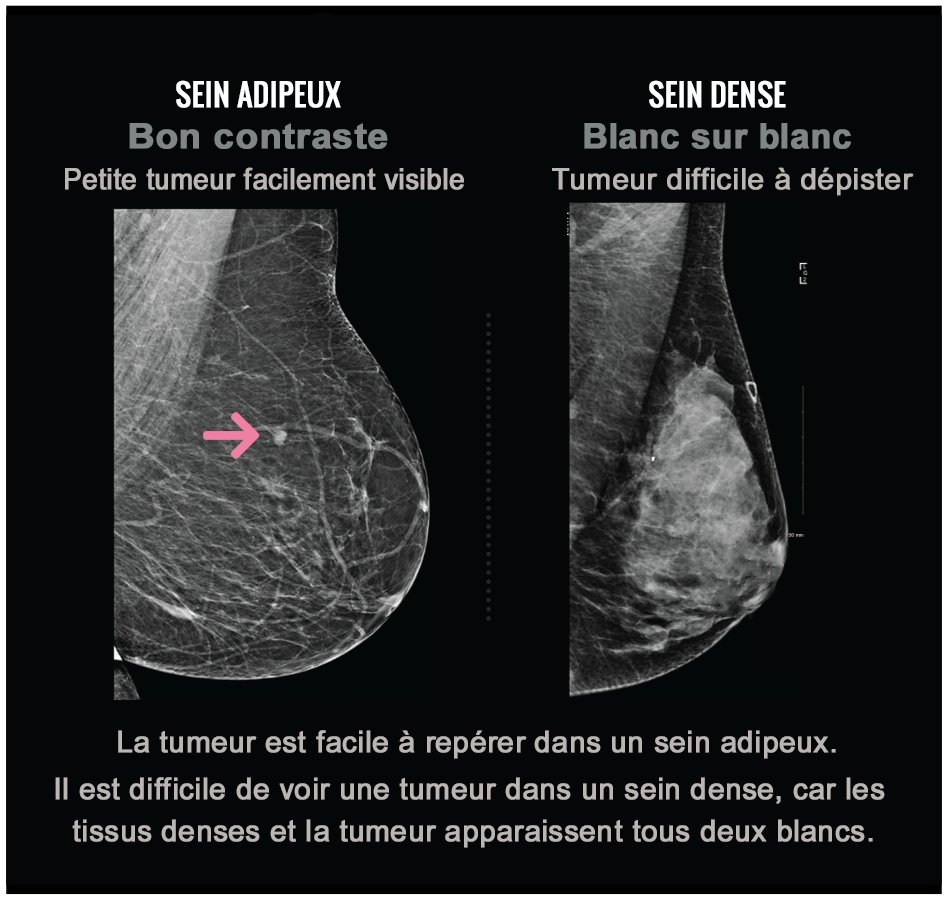
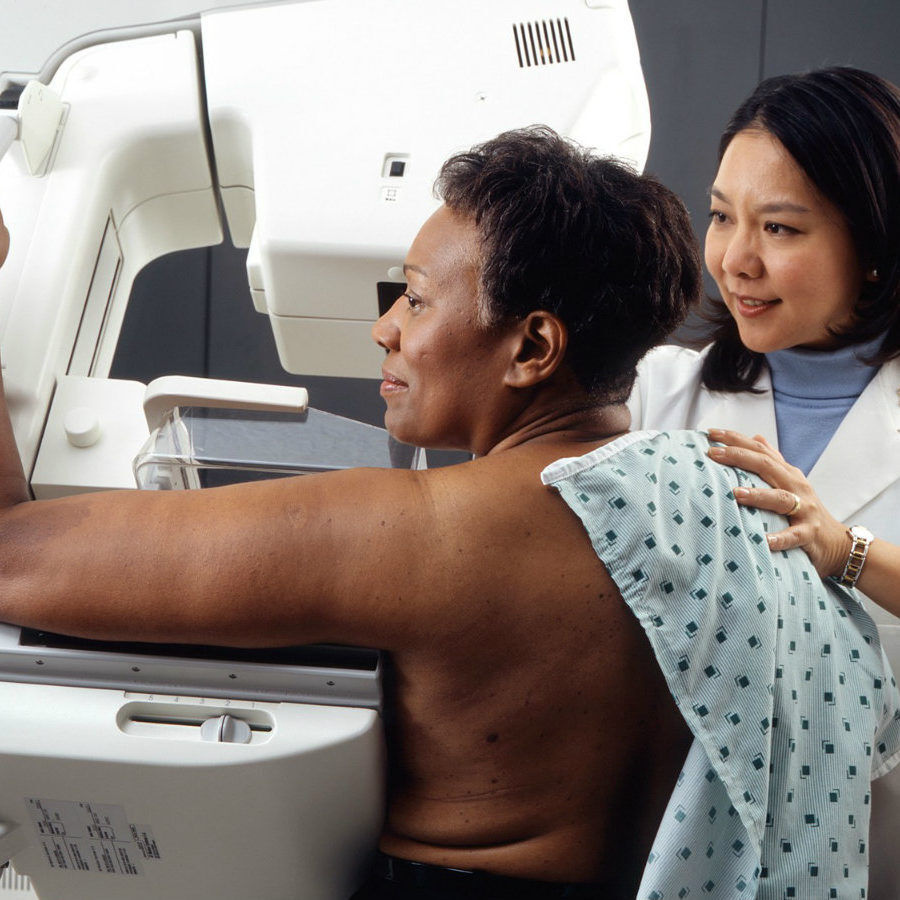
Pourquoi est-il important de connaitre ma densité mammaire ?
La densité mammaire élevée complique la détection du cancer du sein, car la tumeur et le tissu dense ont tendance à apparaître tous deux en blanc sur une mammographie, ce qui crée un effet de camouflage.
La détection du cancer par les médecins est rendue plus difficile en présence de tissu mammaire dense, car la tumeur et le tissu mammaire dense apparaissent tous deux en blanc sur une mammographie. À l’inverse, dans un sein principalement composé de tissus graisseux, le tissu graisseux laisse mieux passer les rayons X et se présente en noir ou en gris, ce qui améliore le contraste et facilite l’identification des anomalies. 
Dans le dépistage du cancer du sein, la tomosynthèse (mammographie 3D) est-elle plus efficace que la mammographie conventionnelle pour détecter un cancer dans un sein dense ?
La tomosynthèse, une forme avancée de mammographie en trois dimensions, est actuellement utilisée comme outil de dépistage dans certaines provinces. Toutefois, sa principale utilisation réside dans le diagnostic. Bien qu’elle puisse identifier un ou deux cancers invasifs supplémentaires chez mille femmes, il est important de noter que son efficacité diminue proportionnellement à la densité mammaire. En effet, cette technique de détection montre une capacité réduite à repérer des tumeurs chez les femmes présentant des seins très denses (catégorie D).
L’échographie complémentaire détecte plus de tumeurs cancéreuses que la tomosynthèse. Selon les informations recueillies au cours des 40 dernières années, la mammographie s’avère insuffisante pour les femmes présentant une densité mammaire élevée.
Les deux principaux facteurs de risque de développer un cancer du sein sont le fait d’être une femme et le vieillissement. Le risque augmente aussi en cas de densité mammaire élevée.
Une récente étude de grande envergure a révélé que la densité mammaire est un facteur de risque plus courant que les antécédents familiaux. Plus la densité est élevée, plus le risque de développer un cancer du sein augmente.
Les femmes ayant une densité mammaire élevée (catégorie D) présentent un risque de cancer du sein quatre à six fois plus élevé que celles dont la densité est la plus faible (catégorie A).
Malheureusement, les mammographies ne détectent pas environ 40 % des cancers chez les femmes ayant une densité mammaire élevée, ce qui entraîne souvent un diagnostic tardif et peut compromettre les chances de guérison.
Références :
Boyd, N., Guo, H., Martin, L., Sun, L., Stone, J., Fishel, E., Jong, R., Hislop, G., Chiarelli, A., Minkin, S., et Yaffe, M. (janvier 2007). Mammographic density and the risk and detection of breast cancer. New England Journal of Medicine, 356:227-236. Consulter l'étude
Engmann N., Golmakani M., Miglioretti D., Sprague B., Kerlikowske K., pour le Breast Cancer Surveillance Consortium. (2 février 2017). Population-Attributable Risk Proportion of Clinical Risk Factors for Breast Cancer. JAMA Oncol. Consulter l'étude
Découvrir la classification de ma densité mammaire
Comment puis-je découvrir la classification de ma densité mammaire ?
Depuis le 1er octobre 2020, grâce aux actions de l’organisation Seins Denses Canada (SDC), chaque femme subissant une mammographie de dépistage reçoit systématiquement une notification concernant la classification de sa densité mammaire. La classification de la densité (A, B, C ou D) sera indiquée sur la lettre de résultat de l’examen. Veillez à bien examiner votre lettre lorsque vous la recevrez par la poste.
Les catégories C et D correspondent à des seins denses.
Votre prestataire de soins de santé reçoit également le rapport de la mammographie, y compris les détails sur votre catégorie de densité.
Que dois-je faire si mes seins sont denses ?
1. Discuter avec votre médecin des méthodes de dépistage appropriées en fonction de votre profil de risque. Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte.
2. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 20 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses. (Notez que seule l’Alberta considère les personnes présentant un risque à long terme de 20 % ou plus comme candidates pour un examen par résonance magnétique (IRM).
3. Dépistage complémentaire : Selon les directives pour les prestataires de soins de santé de l’Alberta Screening Program (le programme albertain de dépistage), les femmes présentant une densité de catégorie D devraient subir une mammographie chaque année, en plus d’envisager une échographie mammaire annuelle et un examen clinique annuel. Il est important de noter que les experts recommandent un dépistage annuel par échographie ou une IRM mammaire pour les femmes présentant une densité de catégories C et D.
Les femmes ayant une densité mammaire peuvent actuellement bénéficier d’échographies remboursées par l’Alberta Health Service dans les cliniques suivantes :
Mayfair, Canada Diagnostics EFW, Pureform Radiology, Central Alberta Medical Imaging Services, Beam Radiology,Calgary Women’s Imaging Clinic, Insight Medical Imaging et MIC Medical Imaging. Vous êtes libre de choisir la clinique qui effectuera votre dépistage.
4. Pratiquer l’auto-examen des seins et envisager une modification de vos habitudes de vie.
La notification concernant la classification de la densité mammaire n’a été appliquée qu’aux femmes présentant une densité de catégorie D à partir de novembre 2018. Depuis décembre 2022, il est possible pour toute personne de découvrir la classification de sa densité mammaire grâce à l’une de ces options :
1. Vous pouvez demander à votre prestataire de soins de santé ; votre classification de densité lui est désormais communiquée.
2. Connectez-vous à votre dossier MySaskHealthRecord et consultez le rapport de votre dernière mammographie pour y trouver votre classification.
Mise à jour du programme de dépistage de la Saskatchewan : À partir de 2026, le processus sera modifié pour que les femmes reçoivent la classification de leur densité mammaire dans la lettre de résultat de chaque mammographie de dépistage.
Dépistage complémentaire : Les personnes dont la densité mammaire correspond à la catégorie D sont encouragés à subir une mammographie chaque année.
Si votre densité mammaire est classée dans les catégories C ou D, il est important de considérer la possibilité de bénéficier d’un dépistage complémentaire, tel qu’une échographie de dépistage ou une IRM mammaire.
Discutez avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
Dépistage à 43 ans : Depuis janvier 2026. À partir de juillet 2026, il sera possible pour les personnes âgées de 40 ans et plus de demander une mammographie.
Grâce aux efforts de l’organisation Seins Denses Canada (SDC) et de ses porte-paroles, la notification concernant la classification de la densité mammaire est entrée en vigueur au Manitoba le 5 janvier 2021. Désormais, toute personne subissant une mammographie de dépistage recevra une lettre de résultats par courrier postal indiquant sa catégorie de densité (A, B, C ou D). Les catégories C et D correspondent à des seins denses.
Les données montrent que l’échographie ou l’IRM sont recommandées pour les femmes ayant des seins denses, car elles permettent de détecter des cancers supplémentaires qui n’ont pas été repérés par la mammographie.
Discutez avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
Mise à jour : Grâce aux campagnes de sensibilisation de Seins denses Canada (SDC),il y a une bonne nouvelle pour les femmes de l’Ontario qui subissent une mammographie : depuis le 21 juillet 2023, elles reçoivent désormais une lettre de résultat de leur mammographie par la poste, accompagnée d’une notification sur leur classement de densité mammaire. Si vous avez déjà subi une mammographie, n’hésitez pas à demander à votre prestataire de soins de santé quelle est votre catégorie de densité mammaire. S’agit-il de la catégorie A, B, C ou D ?
Les catégories C et D correspondent à des seins denses. Les femmes ayant des seins denses peuvent tirer profit d’un examen de dépistage complémentaire.
Si vous n’avez pas de prestataire de soins de santé, vous pouvez appeler l’Ontario Breast Screening Program (OBSP) au 1-800-668-9304 pour qu’on vous indique votre catégorie de densité : 1-800-668-9304.
Actuellement, seules les femmes présentant une densité de catégorie D sont encouragées à subir une mammographie annuelle au lieu de tous les deux ans. Toutefois, il convient de mentionner que les seins denses sont également liés à la catégorie C. Les femmes présentant une densité de catégorie C devraient considérer la possibilité de demander un examen complémentaire, comme une échographie de dépistage ou l’imagerie par résonance magnétique (une IRM mammaire). Si votre prestataire de soins de santé ne vous fournit pas l’ordonnance requise pour un examen complémentaire, veuillez consulter nos conseils de conversation en bas de page. Il existe également une clinique dans le centre-ville de Toronto qui propose des échographies mammaires automatisées (Automated Breast Ultrasound) à titre privé.
ACTUALITÉS : En décembre 2023, l’Ontario Health a annoncé une recommandation visant à renforcer le dépistage chez les personnes de catégorie D. Cette recommandation est actuellement mise en œuvre. Vous pouvez demander une IRM mammaire tous les deux ans ou une mammographie avec échographie chaque année. Vous devez obtenir une ordonnance de votre prestataire de soins de santé. Pour en savoir plus, cliquez sur ce lien. Vous pouvez également imprimer cette page pour votre prestataire de soins de santé : https://www.cancercareontario.ca/en/guidelines-advice/cancer-continuum/screening/breast-density-provider-information
Discutez avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
QUÉBEC : Le rapport de mammographie envoyé à votre prestataire de soins de santé contient une description de votre densité en pourcentage. Chaque rapport indique la densité. Vous ne serez PAS informée systématiquement, mais vous pouvez connaître votre densité en la demandant. Les informations relatives à la densité figurent à la troisième ligne du rapport. Les femmes dont la densité est supérieure à 75 % et qui ont des antécédents familiaux se voient proposer un dépistage par échographie.
Discutez avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
Nous continuons à demander une notification systématique concernant la classification de la densité mammaire. Si vous avez des inquiétudes quant à la dissimulation de données médicales, n’hésitez pas à écrire au ministre de la Santé.
Agissez pour le changement au Québec en leur envoyant cette lettre..
NOUVELLE-ÉCOSSE : Grâce aux efforts de l’organisme Seins Denses Canada (SDC), la province a réussi à mettre en place une notification systématique concernant la classification de la densité mammaire. Depuis le 29 Octobre 2019 , toute personne bénéficiant d’une mammographie de dépistage recoit une lettre de résultat indiquant sa catégorie de densité mammaire (A, B, C OU D). Les catégories C et D correspondent à des seins denses.
Depuis 2023, les personnes présentant une densité de catégorie D ont droit à une mammographie annuelle.
Discutez avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
Il est important de noter que : Les femmes dont la densité mammaire est élevée peuvent tirer profit d’un examen complémentaire, comme une échographie de dépistage. Malheureusement, en Nouvelle-Écosse, toutes les demandes d’échographie émanant de médecins de famille sont automatiquement rejetées, ce qui en fait la seule province à appliquer cette politique. Pour appuyer nos arguments, écrivez-nous à info@densebreastscanada.ca. N’hésitez pas à écrire directement au Premier ministre de la Nouvelle-Écosse, l’honorable Tim Houston, en utilisant l’adresse courriel premier@novascotia.ca pour lui faire part de vos inquiétudes. Vous pouvez également trouver une lettre concernant cette question sur notre page d’actualités.
Lettre de juillet 2024 adressée au Premier ministre de la Nouvelle-Écosse, l’honorable Tim Houston :
Présentation PowerPoint pour les députés de la Nouvelle-Écosse mettant en évidence l’importance d’un dépistage complémentaire : https://www.densebreastscanada.ca/wp-content/uploads/2024/02/Nova-Scotia-Presentation-The-need-for-additional-screening-for-women-with-dense-breasts-Feb-23-2024.pptx
NOUVEAU-BRUNSWICK : À compter de juillet 2020, une notification systématique concernant la classification de la densité mammaire est désormais incluse dans la lettre de résultats de la mammographie au Nouveau-Brunswick. La catégorie C ou D indique que vous avez des seins denses.
Discuter avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
Les femmes ayant des seins denses peuvent bénéficier d’un dépistage complémentaire, comme l’échographie de dépistage ou l’imagerie par résonance magnétique (IRM). Au Nouveau-Brunswick, l’accès à l’échographie et à l’IRM mammaire est difficile. Bien qu’une option privée soit disponible pour l’IRM à Moncton, aucune alternative privée n’est proposée pour l’échographie. Le coût est fixé à 900 dollars. Vous pouvez entrer en contact avec IRM MONCTON MRI, situé au 585, rue Mapleton, bureau 101, Moncton, Nouveau-Brunswick. Moncton, NB
www.irmmonctonmri.com Il est important de noter que nous ne sommes pas affiliés.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
L’Île-du-Prince-Édouard : En janvier 2020, une notification systématique sur la classification de la densité mammaire a été introduite à l’Île-du-Prince-Édouard. Vous trouverez dans votre rapport de mammographie la catégorie de votre densité mammaire (A, B, C ou D). Les catégories C et D indiquent des seins denses. Les femmes appartenant à ces groupes peuvent bénéficier d’un dépistage complémentaire.
En 2018, le gouvernement s’était engagé à étendre le dépistage par échographie aux femmes présentant une densité de catégorie D. Cependant, il n’a pas tenu sa promesse.
Discutez avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
Newfoundland/Labrador:
Aucune information n’est disponible pour le moment, mais un changement est en cours. Votre prestatire de soins de santé connaît votre catégorie de densité (A, B, C ou D). Les femmes présentant une densité de catégorie D recevront un avis par la poste et seront invitées à revenir pour une mammographie annuelle.
Une mise à jour du logiciel est en cours. et on s’attend à ce qu’à partir de l’automne 2026, toutes les femmes soient systématiquement informées concernant la classification de la densité mammaire (A, B, C ou D) dans la lettre de résultat de la mammographie.
En attendant, nous vous recommandons de discuter de votre densité mammaire avec votre médecin de famille et d’envisager un dépistage optimal qui tienne compte de l’ensemble de vos facteurs de risque. Les femmes présentant une densité mammaire élevée peuvent tirer profit d’un dépistage complémentaire.
Quel est votre profil de risque?
Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
Comment puis-je découvrir la classification de ma densité mammaire ?
Grâce aux efforts de l’organisation Seins Denses Canada (SDC), il est désormais possible de recevoir une notification sur la classification de la densité mammaire depuis le 15 octobre 2018. Lors de votre mammographie de dépistage, votre lettre de résultat indiquera votre catégorie de densité mammaire (A, B, C ou D). Pour savoir à quelle catégorie vous appartenez, il vous suffit de regarder la lettre que vous recevrez par la poste.
Les catégories C et D correspondent à des seins denses.
Votre prestataire de soins de santé reçoit également le rapport de la mammographie, y compris les détails sur votre catégorie de densité.
Que dois-je faire si mes seins sont denses ?
1. Discuter avec votre médecin des méthodes de dépistage appropriées en fonction de votre profil de risque. Une densité mammaire élevée peut augmenter le risque de cancer du sein, mais d’autres facteurs doivent également être pris en compte.
2. Il est recommandé d’utiliser l’outil d’évaluation du risque de cancer du sein IBIS : ici Une personne présentant un score de risque à vie de cancer du sein supérieur ou égal à 25 % est considérée comme présentant un « risque élevé ». Dans ce cas, une résonance magnétique (IRM) pourrait être recommandée. Lors de l’utilisation de l’outil IBIS, assurez-vous de sélectionner « BI-RADS ». Catégorie C : seins denses de façon hétérogène. Catégorie D : seins extrêmement denses.
3. Pratiquer l’auto-examen des seins et envisager une modification de vos habitudes de vie.
4. Dépistage complémentaire : Selon les experts, les femmes appartenant aux catégories C et D devraient subir chaque année une échographie de dépistage ou une IRM mammaire. (en fonction du niveau de risque global). Votre prestataire de soins de santé peut vous fournir un ordonnance pour ce type d’examen.
Certaines cliniques proposent des échographies de dépistage aux femmes ayant des seins denses, prises en charge par le Medical Service Plan (MSP). Une ordonnance est nécessaire pour ces examens.
Vancouver : Rayons X 505. L’échographie de dépistage n’est accessible qu’aux patientes subissant une mammographie sur place. Après avoir pris rendez-vous pour votre mammographie, vous pourrez ensuite programmer une échographie au milieu du processus de dépistage, en fonction de la fréquence de vos mammographies— soit à 1 an si vous faites une mammographie tous les 2 ans, ou à 6 mois si vous faites une mammographie chaque année.
Victoria : 1. West Coast Medical Imaging, Fort St. (pour les résidentes de l’île de Vancouver) – utilise une échographie mammaire automatisée (Automated Breast Ultrasound)
Victoria : 2. Victoria General Hospital (pour les résidentes de Victoria).
Prince George : University Hospital of Northern British Columbia.
Vernon : Vernon Jubilee—Exclusivement réservé aux patientes classées dans la catégorie D
Kamloops : Royal Inland Hospital – pour les patientes classées dans la catégorie D, et aussi dans la catégorie C si le score de risque à vie de cancer du sein est calculé à >20–25 %.
Nainaimo : Nanaimo Regional General Hospital – IRM mammaire. Exclusivement réservé aux patientes classées dans la catégorie D
Shuswap Lake : Shuswap Lake General Hospital – si la mammographie est faite à Vernon ou à Salmon Arm. Offre une échographie de dépistage pour les patientes classées dans la catégorie D.
Port Alberni : West Coast General Hospital.
Chilliwack : Chilliwack General Hospital – Échographie de dépistage réservée aux patientes des catégoires C et D ayant un parent du 1er degré atteint d’un cancer du sein ou du gène BRCA.
Cette liste a été mise à jour en décembre 2025. Nous vous encourageons à nous faire part de tout autre endroit proposant ce service.
Territoires du Nord-Ouest :À compter du 1er mars 2024 toutes les femmes qui subiront une mammographie de dépistage recevront une notification concernant la classification de leur densité mammaire dans la lettre de résultat qui leur sera envoyée par la poste. Les catégories C et D correspondent à des seins denses. Les femmes classées dans la catégorie D devraient envisager de revenir pour une mammographie annuelle. Les femmes dont les seins sont denses pourraient bénéficier d’une échographie de dépistage complémentaire. Cette directive est destinée aux femmes présentant une densité de catégorie D et constitue une directive officielle du ministère de la Santé.
Yukon : À compter du 1er janvier 2024, chaque femme ayant subi une mammographie de dépistage recevra une lettre de résultat par la poste. Ces résultat incluront désormais une notification concernant la classification de la densité mammaire (A, B, C ou D). Les catégories C et D, qui correspondent à des seins denses, feront l’objet d’une surveillance accrue. Les femmes présentant une densité de catégorie D sont invitées à planifier une mammographie annuelle de suivi. Les femmes dont les seins sont denses peuvent bénéficier d’une échographie de dépistage complémentaire, mais malheureusement, cette option n’est pas encore disponible au Yukon.
Que dois-je faire si mes seins sont denses ?
Pour évaluer adéquatement le risque de cancer, il est important de discuter de votre catégorie de densité mammaire ainsi que de tous les autres facteurs de risque, tels que l’héritage génétique, l’antécédent familial et les biopsies précédentes.
Discutez de votre catégorie de densité et de tout autre facteur de risque, comme l’héritage génétique, l’antécédent familial, les biopsies antérieures, etc., pour bien comprendre votre risque global de cancer. Selon les études, la densité mammaire est un facteur de risque plus fréquent que les antécédents familiaux pour le cancer du sein.
Si vous avez les seins denses, parlez-en à votre médecin ou votre infirmier(ère) praticien(ne) pour qu’un dépistage complémentaire, tel qu’une échographie, soit effectué, car un résultat de mammographie pourrait ne pas être suffisamment précis. « NORMAL » ne signifie pas nécessairement que tout va bien. Le tissu mammaire dense peut cacher un cancer. Une échographie peut donc permettre de détecter d’autres formes de cancer. N’oubliez pas que votre santé est votre priorité absolue et que vous devez faire preuve de persévérance pour obtenir les examens qu’il vous faut.
COMMENT PLAIDER POUR UN DÉPISTAGE COMPLÉMENTAIRE
Si vous désirez effectuer un dépistage complémentaire, vous pouvez faire valoir vos droits en expliquant à votre médecin ou à votre infirmier(ère) praticien(ne) que vous comprenez les risques liés aux seins denses. Soit :
- Une probabilité accrue de développer un cancer du sein. Un facteur de risque plus courant que les antécédents familiaux
- L’insuffisance de la fiabilité de la mammographie pour les seins denses, due à l’effet de camouflage : le cancer et les tissus denses apparaissent tous deux en blanc sur une mammographie, ce qui est préoccupant pour les deux catégories de seins denses.
- Le taux élevé de cancers intervallaires chez les femmes ayant des seins denses, c’est-à-dire des cancers détectés entre deux examens médicaux lorsqu’une femme ressent une masse après une mammographie négative.
- La preuve que l’échographie et l’imagerie par résonance magnétique (IRM) peuvent détecter des tumeurs cancéreuses qui ont échappé à la mammographie.
Il est crucial de garder à l’esprit que, dans la plupart des cas, lorsqu’un dépistage complémentaire est réalisé, il n’y a aucune détection de cancer du sein chez les femmes.
- Discutez avec votre prestataire de soins de santé des méthodes de dépistage appropriées en fonction de votre profil de risque.
- Effectuez des autoexamens entre les dépistages. Un résultat de mammographie normal peut ne pas être entièrement fiable.
- Pour améliorer la détection précoce, envisagez des examens complémentaires, comme l’échographie (ou l’IRM si vous êtes considérée comme à haut risque).
- Envisagez de modifier certains facteurs liés au mode de vie — alimentation, activité physique, consommation d’alcool et utilisation d’hormones — afin de réduire le risque de cancer.
- Continuez à passer des mammographies, car elles peuvent détecter des calcifications, qui peuvent constituer le tout premier signe d’un cancer.
L’échographie peut détecter un petit cancer à un stade précoce avant qu’il ne se propage dans les ganglions lymphatiques.
Selon les données, chez les 1 000 femmes présentant des seins denses, l’échographie permet de détecter 2 à 3 cancers en plus qui ne sont pas décelables par la mammographie.
Des recherches approfondies ont révélé qu’intégrer une échographie à la mammographie peut accroître considérablement le taux de détection du cancer, atteignant même 97 % chez les femmes présentant une densité mammaire élevée.
Dès 1995, un article publié dans la revue Cancer a montré que l’échographie était capable de repérer des tumeurs accompagnées de petits ganglions invasifs négatifs chez les femmes aux seins denses.
Au Japon, un dépistage par échographie complémentaire est enclenché et il permet une meilleure détection des cancers et une réduction de leurs intervalles d'apparition.
L’échographie est utilisée en cas de détection d’une anomalie lors d’une mammographie ou d’un examen clinique. Elle n’est pas systématiquement employée pour le dépistage, car c’est un examen très sensible qui peut parfois donner de faux positifs, c’est-à-dire une anomalie qui n’est pas un cancer. Les faux positifs sont inévitables lors d’un dépistage et la plupart des tests ne détectent pas de cancer. Si vous souhaitez subir une échographie, n’hésitez pas à réclamer les examens qu'il vous faut. Les échographies sont essentielles pour les femmes ayant des seins denses, car la mammographie peut manquer de détecter certains cancers en raison du camouflage du tissu dense.
Si vous avez les seins denses et que vous souhaitez subir une échographie, mais que votre médecin ou personnel infirmier refuse de vous émettre une ordonnance, nous avons préparé une liste d’arguments qui pourraient vous être opposés. Il est important de se rappeler que la science est en votre faveur, avec des décennies de données démontrant les avantages de l’échographie. Voici le guide de recommandations : https://www.densebreastscanada.ca/wp-content/uploads/2022/02/Script-for-women-with-dense-breasts-who-want-a-screening-ultrasound.pdf.
Si vous le souhaitez, vous pouvez obtenir des informations sur les cliniques privées de votre province qui proposent des échographies sans ordonnance médicale préalable.
Résidentes de l’Ontario : Sachez qu’une clinique privée située à Toronto offre l’échographie 3D, également connue sous le nom d’échographie automatisée des seins (ABUS). Certaines polices d’assurance privée peuvent couvrir une partie des coûts. L’ABUS a été approuvé par Santé Canada en 2011 comme outil de dépistage. Vous n’avez pas besoin d’une ordonnance médicale pour y accéder. Pour en savoir plus sur les options privées disponibles, n’hésitez pas à consulter la section « Options de dépistage ».
Résidentes de la Colombie-Britannique : MISE À JOUR de janvier 2019. L’échographie de dépistage pour les femmes présentant une densité mammaire élevée est maintenant prise en charge par le régime d’assurance maladie provincial (MSP pour Medical Service Plan) si le médecin ou l’infirmier(ère) praticien(ne) l’a prescrite.
Vous avez des seins denses et on vous refuse une échographie de dépistage, ou bien vous souhaitez en faire une par vous-même. Vous venez de passer une mammographie et l’on vous a appris que vos seins sont denses. En effet, un tissu dense peut masquer un cancer lors d’une mammographie, c’est pourquoi vous désirez un examen complémentaire. Vous devez demander une ordonnance pour une échographie de dépistage. Cependant, votre prestataire de soins de santé semble réticent à vous l’accorder. Nous avons développé un argumentaire pour vous aider à défendre vos droits et à surmonter les obstacles possibles lors de vos conversations avec le personnel médical.
Si on vous dit que les lignes directrices canadiennes en matière de dépistage du cancer du sein ne recommandent pas les échographies de dépistage pour les femmes dont les seins sont denses.
Vous pouvez répondre comme suit : « Je comprends que c’est la recommandation. Toutefois, le risque de cancer augmente avec les seins denses et la mammographie est moins efficace en raison de l’effet de camouflage. Pour cette raison, je préférerais passer une échographie pour être certaine. »
Informations additionnelles : Depuis 1995, de nombreuses études ont démontré que l’échographie détecte davantage de tumeurs cancéreuses que la mammographie. [1]
Si on vous dit que vous n’avez pas besoin de dépistage complémentaire parce que vous n’avez pas d’antécédents familiaux ni d’autres facteurs de risque.
Vous pouvez répondre comme suit : « La densité mammaire, facteur de risque plus fréquent, devrait être considérée. [2] La plupart des femmes atteintes d’un cancer du sein ne présentent aucun des facteurs de risque connus. Je souhaiterais prendre un rendez-vous pour une échographie. »
**Si cette information vous concerne, n’hésitez pas à en discuter avec votre prestataire de soins de santé. Il est important de noter que les femmes de race noire, asiatique ou hispanique ont un risque accru de développer un cancer du sein précocement, comparativement aux femmes blanches. [3]
Si on vous dit qu’une échographie de dépistage peut entraîner un « faux positif », ce qui signifie qu’on vous demandera de passer d’autres tests, et que vous pouvez éprouver de l’anxiété.
Vous pouvez répondre comme suit : « Bien qu’il soit possible que des analyses additionnelles soient nécessaires si quelque chose est détecté, cela ne m’inquiète pas trop. Mieux vaut prévenir que guérir. En cas de résultat négatif, mon anxiété disparaîtra rapidement. Si le résultat est positif, je préfère savoir que le cancer est diagnostiqué tôt. Je désire planifier une échographie. »
[1] https://acsjournals.onlinelibrary.wiley.com/doi/abs/10.1002/1097-0142(19950815)76:4%3C626::AID-CNCR2820760413%3E3.0.CO;2-Z
[2] https://jamanetwork.com/journals/jamaoncology/article-abstract/2599991
[3] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5875337/?tool=pmcentrez&report=abstract
L’échographie 3D, également connue sous le nom d’échographie automatisée des seins (ABUS), utilise des ondes sonores. Des milliers d’images sont créées et un logiciel les reconstruit pour faire une image en 3D.
L’échographie 3D a obtenu l’approbation de Santé Canada en 2011 en tant qu’outil de dépistage du cancer du sein chez les femmes asymptomatiques, en complément de la mammographie. Selon les recherches, cette technique permet de déceler jusqu’à 3,6 cancers additionnels chez 1000 femmes qui subissent un dépistage. À Toronto, elle est actuellement offerte en service privé, En Alberta, cette méthode est prise en charge par l’assurance provinciale.
En Ontario, une assurance privée peut couvrir une partie des frais. Vous n’avez pas besoin d’une ordonnance d’un médecin ou du personnel infirmier praticien si vous payez de votre poche.
OUI ! Les mammographies ont démontré qu’elles diminuent la mortalité associée au cancer du sein. Elles permettent de détecter de façon fiable des calcifications. L’échographie en 3D ne peut pas remplacer la mammographie ; elle doit être utilisée en complément.
Un outil d’évaluation du risque de cancer du sein est à votre disposition pour vous et votre médecin. Nous vous encourageons à utiliser la version mise à jour du modèle TYRER-CUZICK 8, qui tient désormais compte de la densité mammaire comme facteur de risque. Vous pouvez effectuer l’évaluation vous-même et nous contacter si vous avez besoin d’aide.
Si vous ne connaissez pas votre densité, vous pouvez réessayer après avoir obtenu l’information nécessaire. Ce modèle évalue le danger à court et à long terme. En Alberta, un score risque à vie supérieur ou égal à 20 % est considéré comme présentant « risque élevé ». En Ontario et en Nouvelle-Écosse, un score de risque à vie supérieur ou égal à 25 % est considéré comme présentant « risque élevé ». Un programme spécifique a été développé pour gérer les cas à haut risque en Nouvelle-Écosse et en Ontario. Ailleurs : Si votre score de risque à vie de cancer est supérieur à 20 % ou 25 %, veuillez en parler à votre prestataire de soins de santé pour connaître les politiques en vigueur dans votre province. Utilisez l’outil d’évaluation du risque de cancer du sein pour connaitre votre niveau de risque. Consultez l’outil d’évaluation du risque de cancer du sein ici.
Les femmes dont les seins sont denses présentent un risque plus élevé de développer un cancer du sein dans l’autre sein que celles dont les seins sont moins denses. En effet, les patientes ayant un tissu mammaire dense présentent un risque nettement plus élevé de récidive locale (21 %) que les femmes dont le tissu mammaire est moins dense (5 %).
L’American College of Radiology préconise maintenant la mammographie et l’IRM pour le dépistage des femmes ayant déjà eu un cancer du sein, ayant des seins denses ou qui ont été diagnostiquées avant l’âge de 50 ans, quel que soit leur niveau de densité mammaire.
Bien que ces recommandations ne soient pas courantes au Canada, il est important de faire valoir vos droits en tant que patiente.
Pour vous aider à réclamer les examens qu'il vous faut, consultez la boîte à outils de plaidoyer de SDC. Advocacy Tool Kit
Les informations ci‑dessous présentent certaines des données les plus récentes sur les avantages du dépistage complémentaire. N’hésitez pas à les partager, à les reproduire et à les imprimer pour en discuter avec votre médecin.
Les femmes ayant des seins denses ont droit à un dépistage optimal.
- Contexte
Canadian provinces and territories inform women of their breast density category. However, notification alone is not enough—women with dense breasts need supplemental screening, such as ultrasound, CEM, or MRI, for early cancer detection. Both category C and D women face increased risk and require additional screening to ensure early diagnosis and better outcomes.
- Risks of dense breasts
Les seins denses sont courants et considérés comme normaux. Cependant, ils sont associés à deux risques majeurs :
- 1. Augmentation du risque de cancer du sein : Les femmes présentant des seins très denses (catégorie D) ont un risque quatre à six fois plus élevé de développer un cancer du sein que celles ayant des seins presqu'entièrement graisseux (catégorie A).
- 2. Camouflage Les seins très denses rendent plus difficile la détection du cancer par les radiologistes, car le cancer et les tissus denses apparaissent tous deux blancs sur une mammographie. Plus le sein est dense, plus le risque qu’un cancer soit manqué lors d’une mammographie est grand. En vérité, la mammographie ne parvient pas à détecter 40 % des cancers chez les femmes dont la densité mammaire est classée dans la catégorie D, et 30 % chez celles dont la densité mammaire est classée dans la catégorie C.
Les cancers ignorés lors des mammographies continuent de proliférer et ne sont souvent détectés qu’après qu’une masse a été palpée. On les appelle des cancers d’intervalle, diagnostiqués entre deux séances de dépistage. Les taux de cancers d’intervalle sont de13 à 18 fois plus élevés chez les femmes dont les seins sont denses, et ces cancers ont tendance à être plus volumineux et plus susceptibles de se propager aux ganglions lymphatiques. Par conséquent, ces femmes ont souvent besoin de traitements plus agressifs et ont des résultats moins favorables que celles atteintes de cancers dépistés. Le dépistage vise à détecter les cancers tôt pour réduire les décès et la souffrance. Par conséquent, la réduction des cancers d’intervalle est une priorité absolue.
Les personnes dont les seins ne sont pas denses qui subissent des mammographies ont 41% less likely to die d’un cancer du sein que celles qui n’en ont pas. En revanche, les femmes dont les seins sont denses et qui subissent une mammographie présentent un risque de décès 13 % plus bas. Cette disparité représente une inégalité potentiellement mortelle, puisque les personnes ayant les seins denses en Nouvelle-Écosse sont mal desservies si la mammographie est leur seule option de dépistage.
- Preuves en faveur du dépistage complémentaire : IRM, CEM et échographie.
Pour réduire efficacement les cancers à intervalles, il est nécessaire de proposer des examens complémentaires tels que l’échographie ou l’IRM mammaire. Ces techniques se sont révélées capables de détecter des tumeurs non décelées par la mammographie lorsqu’elles sont encore petites et n’ont pas encore métastasé, empêchant ainsi leur évolution en cancer à intervalles.
i). Études de soutien au dépistage par imagerie par résonance magnétique (IRM) : Supporting Studies:
- L’IRM a démontré sa capacité à détecter les cancers invasifs et à prévenir les cancers d’intervalle ainsi que les maladies à un stade avancé dans de nombreuses études.
- The DENSE trial in the Netherlands, an ongoing RCT, published results showing the interval cancer rate dropped to 0.8/1000 when MRI was added to mammography, compared to 4.9/1000 with mammography alone.
- A study from Memorial Sloan Kettering involving 2780 women at elevated risk screened with MRI and mammography showed no interval cancers, compared to 9 interval cancers among 4811 women screened with mammography alone.
- A Canadian study demonstrated a reduction in late-stage disease due to MRI screening in women with known pathogenic variants.
- MRI screening has increased the detection of biologically significant cancers.
Surrogate for Mortality Reduction: Reduction of interval cancers is considered an acceptable surrogate for breast cancer mortality reduction, which typically takes over 10 years to demonstrate in an RCT. In Europe, MRI is recommended for all women aged 50-70 with category D density. MRI is effective in finding more cancers than ultrasound. However, the focus on mortality alone overlooks the broader benefits of early detection. Early detection of breast cancer means a better prognosis, less aggressive treatment, better quality of life, and less cost to the healthcare system.
ii). Ultrasound Screening Supporting Studies:
- Research over the past three decades, including single-institution et multi-centre trials, has shown that supplemental ultrasound screening benefits women with dense breasts by improving the detection of node-negative invasive cancers and reducing interval cancer rates.
- Studies have shown that ultrasound detects an additional 2-3 cancers per 1000 examinations over mammography alone.
- The J-Start trial in Japan, an RCT that began in 2007, has shown that adding ultrasound to mammography finds more cancers, which are smaller and have not yet spread to the lymph nodes. The trial indicated that adding ultrasound reduced interval cancers by a factor of 4, with an interval cancer rate of 0.5/1000 in the group having mammography plus ultrasound compared to 2.0/1000 in the control group.
- Predictive Metrics: The decreased interval cancer rate in the study suggests a predicted reduction in mortality.
- It is unethical to allow women to die while waiting for RCTs in Japan and the Netherlands to mature, especially given the significant findings to date.
iii). Braid study-uk: A randomized control trial in UK recently published included 9000 women with dense breasts and negative 2D mammogram. They were randomized to 1 of 4 screening groups for supplemental screening; abbreviated MRI (Ab-MRI), automated whole breast ultrasound (ABUS), contrast-enhanced mammography (CEM), or no supplemental screening. All modalities significantly increased cancer detection. All cancers detected were small. Cancer detection rates for Ab-MRI, ABUS, and CEM were 17.4/1000, 4.2/1000, and 19.2/1000, respectively and recall rates were 9.7%, 4.0%, and 9.7%, respectively .
iv). Ontario Health report: In December 2023, Ontario Health released a comprehensive 293-page “Health Technology Assessment” on supplemental breast cancer screening. This assessment recommended supplemental screening due to its effectiveness in detecting more cases of breast cancer and reducing interval cancers in women with dense breasts (categories C and D). However, due to cost considerations, Ontario Health recommended publicly funding supplemental screening only for category D. At the time of the study, the cost analysis (Table 1) had not yet been published.
Currently, women with category D breast density in Ontario can request a requisition from their provider for an MRI every two years or an ultrasound every year, in addition to their mammogram, while the Ontario screening program works to make supplemental screening standard for category D.
v)Deux études menées en Colombie-Britannique Selon une étude menée en Colombie-Britannique, sept cancers supplémentaires sur mille dépistages n’ont pas été détectés par mammographie. La mammographie permet généralement de détecter cinq cancers sur mille. Ces sept cas de cancer supplémentaires, non détectés par mammographie, auraient probablement évolué en cancers d’intervalle.
Une étude canadienne récente et importante révèle que l’utilisation de l’échographie chez les femmes présentant des seins denses, que ce soit pour le dépistage ou la surveillance post-cancéreuse, permet de détecter six cancers pour mille examens. Ce taux est nettement plus élevé que dans la plupart des autres études, menées principalement aux États-Unis, où il se situe généralement autour de trois cancers pour mille examens. Cela s’explique en partie par le fait que, aux États-Unis, les femmes subissent chaque année une mammographie, contrairement à la plupart des femmes canadiennes qui n’en passent qu’une tous les deux ans. De plus, la mammographie de dépistage est de plus en plus souvent effectuée aux États-Unis à l’aide de la technologie 3D, ce qui entraine davantage de cancers non détectés par mammographie au Canada qu’aux États-Unis.
- Économies grâce à la détection précoce :
L’IRM, en tant qu’outil de dépistage complémentaire, réduit efficacement les cancers d’intervalle, ce qui la rend rentable. C’est pourquoi l’EUSOBI et l’Ontario Health recommandent l’IRM mammaire pour les femmes dont les seins sont classés dans la catégorie D. Les frais liés au traitement du cancer avancé ont connu une hausse significative ces dernières années, principalement due au prix élevé des nouveaux médicaments prometteurs. Des recherches récentes menées au Canada ont révélé que les coûts de prise en charge pourraient être considérablement réduits si les cancers étaient dépistés plus précocement. Le tableau 1 ci-dessous illustre les dépenses en fonction du stade et du sous-type de la maladie. Le traitement d’une patiente atteinte d’un cancer de stade 1 coûte en moyenne 39 000 dollars, tandis que celui d’une patiente atteinte d’un cancer de stade 4 s’élève à 371 000 dollars. Pour les femmes atteintes d’un cancer du sein de stade 4 Her2-positif, les coûts de traitement peuvent dépasser 500 000 dollars.
- Juridictions
Canada : Au Canada, les résidents de la Colombie-Britannique, de l’Alberta, de la Saskatchewan, des Territoires du Nord-Ouest et de l’Ontario peuvent accéder à différents programmes de dépistage complémentaire. À l'extérieur du Canada : À l'extérieur du Canada, de nombreux États américains offrent également cette possibilité. Comme le montre le tableau chart compilé par DenseBreast-info.org plusieurs pays ont fait du dépistage complémentaire une pratique standard.
- Les recommandations
Les avantages de l’échographie complémentaire, de la mammographie avec contraste (CEM) ou de l’IRM pour la détection précoce chez les personnes ayant des seins denses sont étayés par des données probantes. En effet, des études rigoureuses montrent que les dépistages réguliers permettent de réduire considérablement les taux de cancer d’intervalle
Les preuves convaincantes démontrant l’importance d’un dépistage accru chez les personnes ayant des seins denses sont suffisantes pour que toutes les provinces et tous les territoires adoptent les meilleures pratiques et assurent un accès égal à des méthodes de détection précoce pour tous. Cela contribuerait à l’équité en matière de santé, en réduisant les coûts et la charge liés au traitement du cancer à un stade avancé.
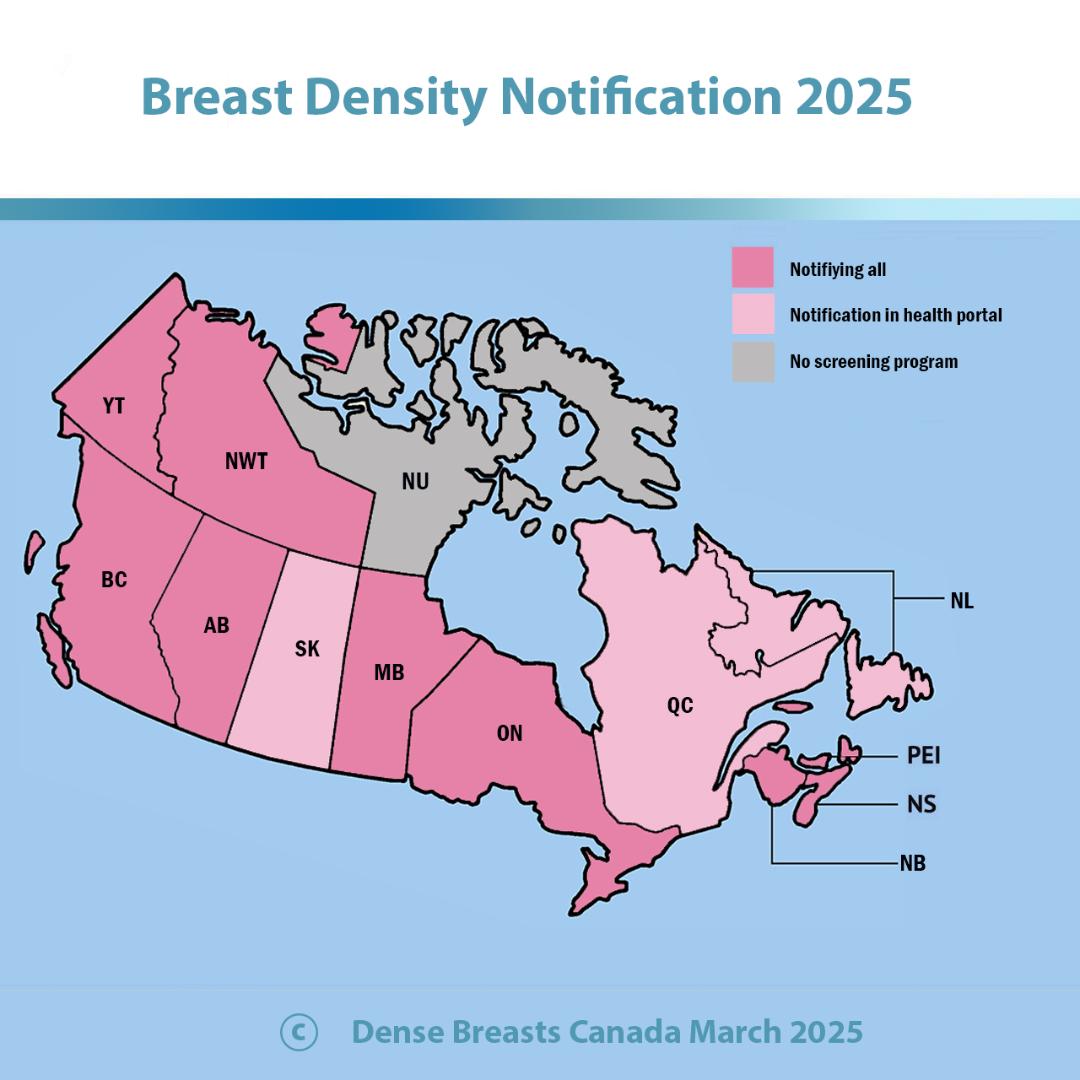

Dépistage des femmes canadiennes présentant une densité mammaire élevée
Les seins denses rendent plus ardue la détection du cancer du sein avec une mammographie seule. Par conséquent, il est crucial d’utiliser plusieurs méthodes complémentaires pour accroître la fiabilité du dépistage.
La mammographie est un outil efficace pour réduire la mortalité liée au cancer du sein. Cependant, elle présente des limites lorsqu’il s’agit de détecter les tumeurs cancéreuses dans les seins très denses.
En effet, elle pourrait ne pas identifier environ 40 % des cancers dans ces cas. Par conséquent, les femmes ayant une densité mammaire élevée devraient envisager une détection complémentaire en plus de la mammographie. L’association de l’échographie, de l’IRM et de la mammographie accroît considérablement la capacité à détecter le cancer chez les femmes.
Cependant, au Canada, l’accès à un dépistage complémentaire est limité. Il se peut que vous deviez réclamer les examens dont vous avez besoin.
En quoi consiste-t-elle ? La mammographie est une technique d’imagerie médicale qui permet d’examiner les seins sous divers angles. C’est le seul moyen de mesurer la densité mammaire.
Avantages : Au cours des trois dernières décennies, la mammographie a permis de réduire de plus de 35 % la mortalité due au cancer du sein grâce à une détection précoce.
Limites : L’ABUS peut mettre en évidence des anomalies qui ne sont pas visibles sur une mammographie. Certaines de ces anomalies peuvent nécessiter une échographie complémentaire ou une biopsie. N’oubliez pas que la plupart des anomalies ne sont pas cancéreuses. Pour les femmes ayant des seins denses, le tissu dense et le cancer apparaissent en blanc sur une mammographie, ce qui rend le cancer difficile à voir. La mammographie utilise une faible dose de radiation. »
Accessibilité : La mammographie de dépistage est offerte partout au Canada, sauf au Nunavut. La mammographie numérique est largement disponible et elle est plus précise que la mammographie conventinnelle chez les femmes ayant des seins denses.
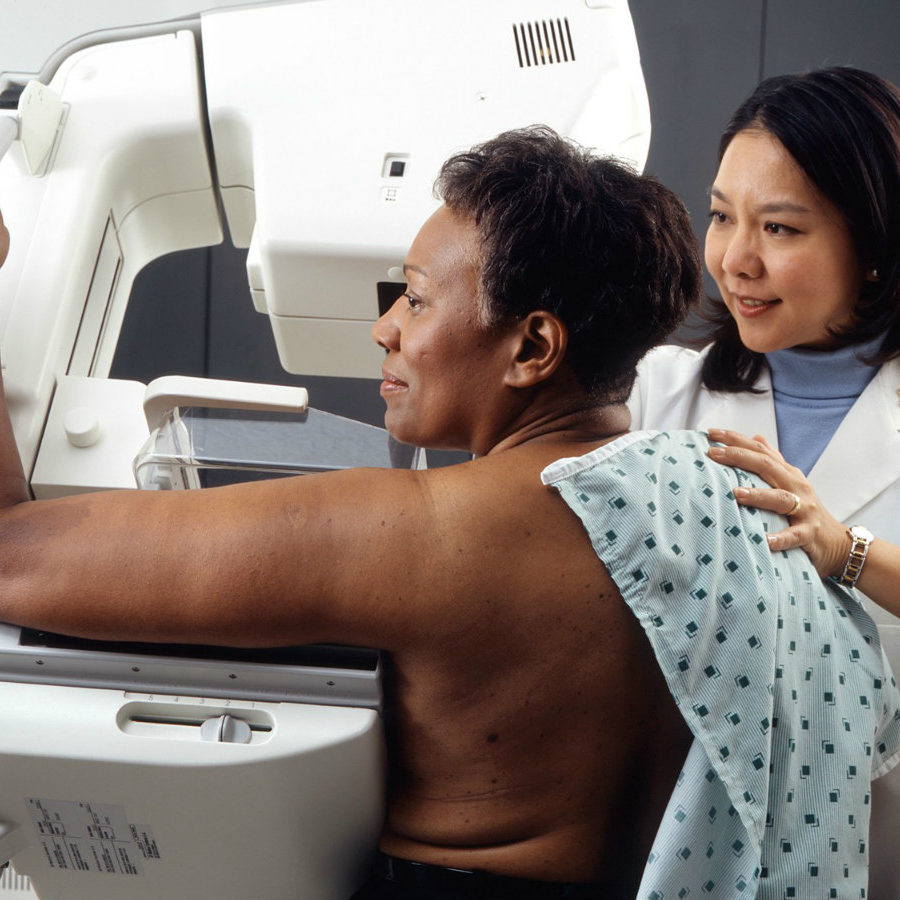
En quoi consiste-t-elle ? L’échographie utilise des ondes sonores à haute fréquence pour obtenir une image du sein.
Avantages : Lorsqu’elle est utilisée avec la mammographie, l’échographie permet d’augmenter le taux de détection du cancer jusqu’à 97 %. Elle permet de détecter deux à trois cancers supplémentaires pour mille femmes. Elle peut détecter le cancer dans les seins denses à un stade précoce. C’est un examen rapide, sûr et non invasif. Cette technique n’implique aucune exposition à la radiation.
Limites : L’ABUS peut mettre en évidence des anomalies qui ne sont pas visibles sur une mammographie. Certaines de ces anomalies peuvent nécessiter une échographie complémentaire ou une biopsie. N’oubliez pas que la plupart des anomalies ne sont pas cancéreuses. L’échographie est un examen très sensible et est généralement utilisée à des fins diagnostiques, et non de dépistage. Elle peut mettre en évidence des anomalies nécessitant des examens complémentaires. L’échographie seule n’est pas recommandée comme outil de dépistage du cancer du sein.
Accessibilité : Une ordonnance pour une échographie n’est généralement pas émise à moins que l’on constate un résultat suspect sur une mammographie, une IRM ou un examen clinique des seins. Il pourrait y avoir une clinique privée dans votre ville qui ne demande pas une ordonnance d’un médecin ou d’une infirmière ou d’un infirmier praticien. MISE À JOUR : En Colombie-Britannique, l’échographie de dépistage est maintenant couverte par le Medical Services Plan (le régime provincial d’assurance maladie) pour les femmes avec des seins denses si le ou la médecin de famille ou l’infirmière ou infirmier praticien leur fournissent une ordonnance.
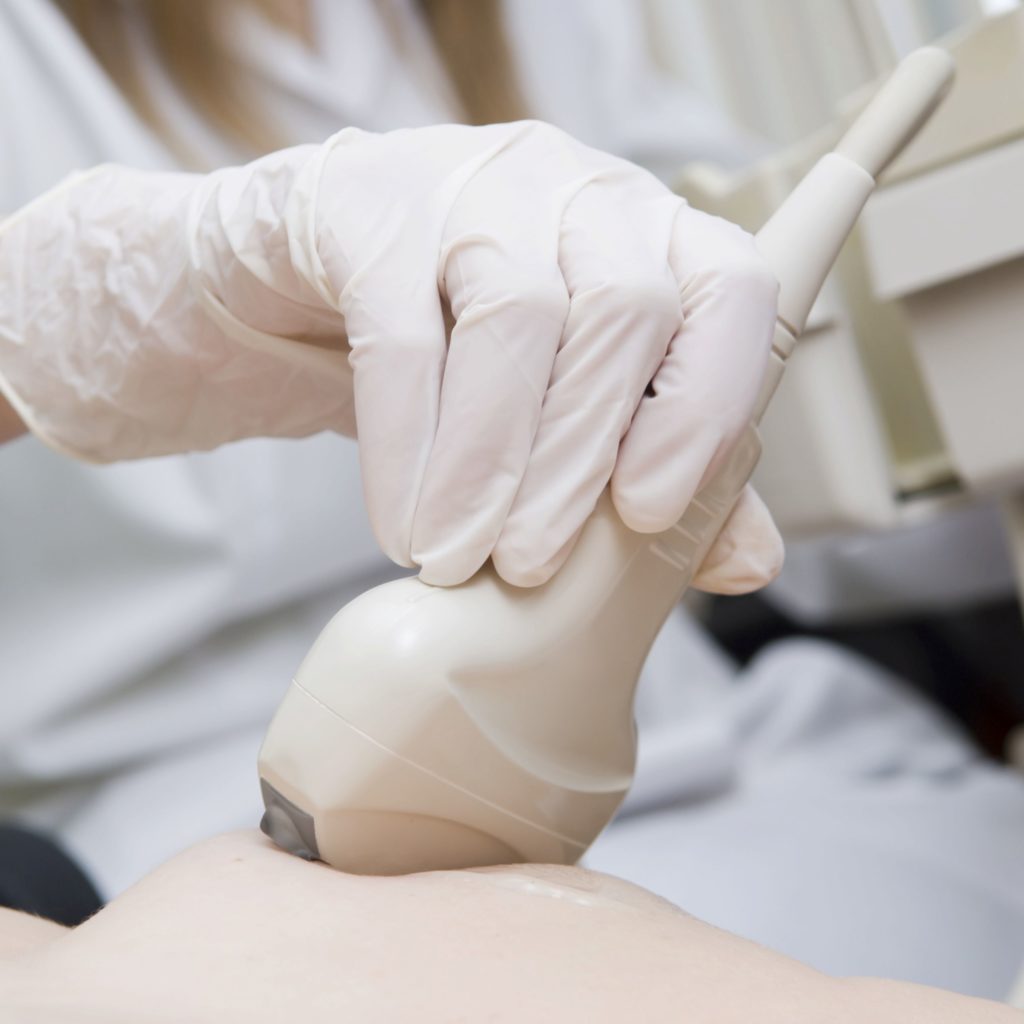
En quoi consiste-t-elle ? Il s’agit d’une échographie en 3D. Des ondes sonores et un logiciel permettent de reconstituer des images des seins dans un plan tridimensionnel.
Avantages : L’ABUS permet de détecter de petits cancers invasifs sans atteinte ganglionnaire qui échappent à la mammographie. Cette technique n’implique aucune exposition à la radiation.
Limites : L’ABUS peut mettre en évidence des anomalies qui ne sont pas visibles sur une mammographie. Certaines de ces anomalies peuvent nécessiter une échographie complémentaire ou une biopsie. N’oubliez pas que la plupart des anomalies ne sont pas cancéreuses. ABUS may identify abnormalities that are not seen on a mammogram. Some of these abnormalities may require additional ultrasound or biopsy. Remember most abnormalities are not cancerous.
Accessibilité : Actuellement, l’ABUS est offert à des fins de dépistage en Ontario, en Alberta et en Colombie-Britannique.
En Ontario, il existe un établissement à Toronto qui réalise des échographies mammaires automatisées (ABUS). La clinique, appelée Toronto Centre for Medical Imaging, propose des services d’imagerie mammaire et bien plus encore. Les patientes souhaitant bénéficier d’une ABUS doivent payer de leur poche, mais certains régimes d’assurance privés ou collectifs peuvent couvrir une partie des frais. Aucune ordonnance n’est nécessaire, mais il est recommandé d’apporter un CD contenant vos dernières mammographies (à moins que vous ne soyez inscrite sur Pocket Health et que vous puissiez les envoyer par courriel). Nous ne sommes pas affiliés à cette clinique ; veuillez donc leur adresser directement toute question.
En Alberta, l’ABUS est pris en charge par l’Alberta Health Insurance plan (régime provincial d’assurance maladie) pour les femmes ayant des seins denses. De nombreuses cliniques proposent l’ABUS.
En Colombie-Britannique, l’ABUS est pris en charge par le Medical Services Plan (le régime provincial d’assurance maladie) pour les femmes ayant des seins denses (catégories C et D). Il est offert à Victoria chez West Coast Imaging. Une ordonnance est nécessaire. Veuillez contacter la clinique si vous souhaitez plus d’informations.
En quoi consiste-t-elle ? Aussi connue sous le nom de mammographie 3D, cette technique génère de multiples coupes fines d’images, ce qui réduit le risque que des tissus superposés masquent une tumeur cancéreuse. La patiente est positionnée de la même manière que pour une mammographie.
Avantages : La tomosynthèse détecte un plus grand nombre de tumeurs invasives par rapport à la mammographie numérique (1 à 2 cancers supplémentaires pour 1 000 femmes). En outre, elle est utilisée en complément de la mammographie, ce qui permet de réduire le taux de faux positifs.
Limites : L’ABUS peut mettre en évidence des anomalies qui ne sont pas visibles sur une mammographie. Certaines de ces anomalies peuvent nécessiter une échographie complémentaire ou une biopsie. N’oubliez pas que la plupart des anomalies ne sont pas cancéreuses. La tomosynthèse ne détecte pas autant de cancers dans les seins denses que l’échographie. De plus, la quantité de radiation peut s’avérer plus élevée que celle requise pour une mammographie conventionnelle, car l’acquisition des images prend plus de temps. Lorsqu’elle est utilisée en combinaison avec une mammographie conventionnelle, la dose de radiation est légèrement supérieure au double.
Accessibilité : À l’heure actuelle, la tomosynthèse est principalement utilisée à des fins diagnostiques après la découverte d’une anomalie. Cependant, en Alberta, certaines cliniques offrent un dépistage combinant mammographie 2D et examens de tomodensitométrie. Des recherches cliniques sont actuellement menées au Canada pour évaluer l’utilité de la tomosynthèse dans la détection du cancer du sein.
En quoi consiste-t-elle ? On utilise un produit de contraste iodé standard, le même que celui utilisé pour les examens de tomodensitométrie. Les cellules cancéreuses assimilent ce produit, qui capte les rayons X, ce qui permet de visualiser le cancer en blanc sur la mammographie.
Avantages : Ce test est plus abordable que l’IRM et permet de déceler des cancers qui ne sont pas visibles sur une mammographie conventionnelle. Son taux de détection du cancer se rapproche de celui de l’IRM.
Limites : L’ABUS peut mettre en évidence des anomalies qui ne sont pas visibles sur une mammographie. Certaines de ces anomalies peuvent nécessiter une échographie complémentaire ou une biopsie. N’oubliez pas que la plupart des anomalies ne sont pas cancéreuses. Cette procédure émet une quantité légèrement plus élevée de radiation qu’une mammographie conventionnelle. Il peut être conseillé aux femmes présentant une insuffisance rénale ou ayant déjà eu une réaction allergique aux agents de contraste d’éviter ce test.
Accessibilité : Is available in many locations across Canada.
- On dit aujourd’hui que les femmes doivent être « attentives à leurs seins », c’est-à-dire qu’elles doivent être conscientes de leur apparence et de leur consistance.
- Il est important que les femmes connaissent bien la forme de leurs seins et qu’elles sachent à quoi leur texture normale devrait ressembler lorsqu’elles les touchent.
- Les plis sont parfois plus apparents si vous vous regardez dans le miroir en élevant vos bras. Vous pouvez également examiner vos seins étendus dans votre lit ou sous la douche. L’utilisation de savon sur vos mains facilite le glissement de celles-ci sur votre peau, ce qui rend plus facile la détection d’une texture normale
ou d’une bosse anormale.
texture or a lump. - Certains cancers ne sont pas détectables à la mammographie. C’est pourquoi il est utile de pratiquer l’autoexamen des seins. En connaissant bien la texture de vos seins, vous serez en mesure de détecter tout changement. Pour en savoir plus, consultez le site web : www.knowyourlemons.com
SeinFormer, c’est vital ! Lisez nos guides et rapports

Dépistage : comment se comparent les provinces et territoires selon 7 pratiques essentielles ?
Informez‑vous Saviez‑vous que les lignes directrices canadiennes sur le dépistage du cancer du sein sont trompeuses, dangereuses et fondées sur des études partiales ?
En 2018, un groupe de 14 spécialistes choisis par l’Agence de la santé publique du Canada et le Collège des médecins de famille du Canada a élaboré des lignes directrices pour dépister le cancer du sein.
Toutefois, le groupe d’experts n’a pas invité de spécialistes en dépistage du cancer du sein. Il se composait plutôt d’un psychologue, d’un ergothérapeute, d’un néphrologue (spécialiste des reins), de médecins de famille, d’infirmières, d’un chiropraticien et d’un médecin des urgences. Les directives n’ont donc pas tenu compte des contributions de spécialistes en diagnostic et traitement du cancer du sein.
Selon le Groupe de travail, la présence de spécialistes en dépistage du cancer du sein dans l’élaboration des lignes directrices entraînerait un parti pris. Le Groupe a suggéré que les spécialistes pourraient favoriser leurs intérêts financiers plutôt que le bien-être des patientes en raison de leur dépendance à la détection précoce du cancer du sein pour subvenir à leurs besoins. Nous ne partageons pas cet avis. Au Canada, les patients doivent faire face à des délais d’attente pour une consultation auprès d’un radiologiste, et les revenus des radiologistes ne bénéficient pas de la demande croissante.
Ces lignes directrices sont employées par les médecins de famille et les infirmiers(ères) praticiens(nes) du Canada. Elles concernent le dépistage chez 9 millions de femmes âgées de 40 à 74 ans. De nombreuses organismes de santé publique provinciaux ont adopté ces lignes directrices dans leurs politiques. Les lignes directrices font actuellement l’objet d’une révision en 2023.
Selon un grand nombre de spécialistes, ces lignes directrices devraient être abandonnées. L’Association canadienne des radiologistes (CAR), qui compte plus de 2 000 membres, a émis une déclaration pour s’opposer à ces règles. La CAR devrait bientôt publier ses propres directives.
De son côté, la Société canadienne d’imagerie mammaire a également exprimé son désaccord avec ces lignes directrices dans un communiqué.
Voici quelques-uns des articles rédigés par des spécialistes en dépistage du cancer du sein :
Ces lignes directrices ne sont pas fondées sur les données actuelles de la recherche. Les études sur lesquelles elles sont basées sont anciennes (de 30 à 50 ans) et les technologies qu’elles utilisent sont obsolètes. L’une des principales études utilisées (CNBSS) présentait un problème de randomisation et sous-estimait les bénéfices de la mammographie tout en exagérant les préjudices et en ignorant les risques liés à la densité mammaire.
Voici pourquoi les femmes dans la quarantaine ont besoin de mammographies :
- L’incidence du cancer du sein augmente à 40 ans ;
- 16 % des cancers du sein sont détectés chez les femmes âgées de 40 à 49 ans ;
- La moitié des cancers mortels sont diagnostiqués avant l’âge de 49 ans ;
- Les femmes qui font un dépistage dans la quarantaine ont 44 % moins de risques de mourir d’un cancer du sein que celles qui ne passent pas de mammographie.
Selon des preuves scientifiques, il serait bénéfique que les femmes de la quarantaine subissent un dépistage.
Selon les estimations de deux spécialistes, le Dr Martin Yaffe et la Dre Nicole Mittman, si la directive du Groupe de travail de ne pas procéder au dépistage est respectée, 400 femmes mourront chaque année au Canada.
Une étude canadienne menée auprès de 2,8 millions de femmes dépistées pour le cancer du sein pendant plus de 20 ans a montré que le taux de décès des femmes de 50 à 70 ans était 40 % plus bas que celui des femmes qui n’avaient pas passé de mammographie. De plus, elle met en évidence une diminution de 44 % du taux de décès lié au cancer du sein chez les femmes âgées de 40 à 49 ans participant au dépistage [mammographie].
Une étude récente en Suède a montré que les 20 premières années suivant un diagnostic de cancer, le taux de mortalité diminuait de 60 %. Elle a aussi révélé que les décès chez les femmes ayant subi une mammographie durant cette période de 20 ans diminuaient de 47 % comparativement à celles qui ne l’avaient pas fait.
Quels dangers le Groupe de travail demande-t-il aux femmes de prendre en compte ?
A) Anxiété liée à un « faux positif » ?
Le terme « faux positif » est mal utilisé par le Groupe de travail. On pourrait penser que cela signifie qu’une femme s’est fait informer qu’elle a un cancer, alors que ce n’est pas le cas. Ils l’utilisent lorsque la mammographie montre quelque chose, et que le personnel invite une femme à revenir pour des examens complémentaires afin de voir si un cancer est présent ou non. La grande majorité de ces femmes n’ont pas de cancer. Les résultats de l’imagerie médicale peuvent parfois nécessiter une biopsie à aspiration, qui est une procédure peu désagréable effectuée sous anesthésie locale.
Sans aucun doute, être rappelé provoque un certain stress, mais ce stress s’avère de courte durée et se résout lorsque les résultats négatifs de l’imagerie sont obtenus. Généralement, lorsqu’on leur fournit les faits, la plupart des femmes se disent prêtes à supporter le stress en échange d’éviter de manquer un cancer qui pourrait raccourcir leur vie ou les contraindre à subir un traitement plus agressif.
B) Surdiagnostic
Le surdiagnostic est la possibilité théorique que certains cancers détectés par dépistage restent cachés de manière inoffensive dans le corps jusqu’à ce que la femme meure d’une autre cause. Il est probable que ce phénomène se produise dans une certaine mesure, mais il ne peut qu’être estimé. Le Groupe de travail exagère l’incidence du surdiagnostic. La plupart des experts estiment qu’il se situe entre 1 % et 10 %. On observe plus souvent le surdiagnostic chez les femmes âgées, qui peuvent souffrir d’autres maladies (comme une maladie cardiaque) et même d’autres cancers susceptibles d’entraîner leur décès avant qu’un cancer du sein ne le fasse. En revanche, la probabilité de surdiagnostic reste insignifiante chez les femmes plus jeunes.
Chaque femme a le pouvoir de décider si elle souhaite se soumettre ou non à un dépistage, en collaboration avec son prestataire de soins de santé. Pour faciliter une prise de décision éclairée et partagée, il est crucial que la femme et le prestataire de soins aient accès à des informations exhaustives sur les avantages et les risques associés au dépistage. Pour lire sur les mythes que les experts canadiens cherchent à dissiper auprès des femmes et des professionnels de la santé.
Addressing Misinformation about the Canadian Breast Screening Guidelines
Vous avez atteint la quarantaine et vous avez décidé de subir une mammographie, mais dans votre province, les femmes de cet âge doivent obtenir une autorisation préalable. Votre prestataire de soins de santé peut être réticent à vous la fournir ou peut même tenter de vous dissuader de la réaliser. Alternativement, vous pouvez prendre l’initiative de planifier vous-même votre mammographie, mais votre praticien de santé pourrait sous-estimer son importance. Voici nos conseils de conversation qui vous aideront à défendre vos intérêts et à surmonter les obstacles potentiels lorsque vous parlerez à votre prestataire de soins. VEUILLEZ NOTER QU’EN JUILLET 2023, le Groupe de travail a publié une lettre d’information indiquant qu’à la suite d’une conversation entre la patiente et le professionnel de la santé, si une femme choisit de passer une mammographie, elle doit en faire une. C’est le message le plus clair à ce jour du Groupe de travail : la décision relève de la femme et elle ne devrait pas se voir refuser une demande si elle le souhaite.
Si on vous dit que les lignes directrices canadiennes en matière de dépistage du cancer du sein ne recommandent pas les mammographies pour les femmes dans la quarantaine.
Vous pouvez répondre comme suit : « Je comprends que c’est la recommandation, mais elles précisent aussi que la décision de subir ou non une mammographie relève de la femme en fonction de ses valeurs et de ses préférences.[1] Par conséquent, compte tenu de mes convictions, j’ai décidé de subir une mammographie. »
Si vous avez encore des questions, voici ce que la vice-présidente du Groupe de travail, Dre Ainsley Moore, a déclaré : « Les nouvelles lignes directrices visent à favoriser une position d’autonomisation, qui place la prise de décision entre les mains de chaque femme, selon ce qu’elle juge prioritaire. » [2] En fonction de ses valeurs et de ses préférences, une femme peut choisir de se soumettre au dépistage en évaluant les avantages potentiels et les risques éventuels de cette procédure. Il est important de noter que le bulletin du Groupe de travail de juillet 2023 souligne que la décision finale revient à la femme elle-même.
Si on vous dit que, compte tenu de l’absence d’antécédents familiaux et d’autres facteurs de risque, vous n’avez pas besoin de commencer le dépistage précoce dans la quarantaine.
Vous pouvez répondre comme suit : « Je sais que le principal facteur de risque du cancer du sein est d’être une femme et que plus de 75 % des femmes chez qui un cancer du sein est diagnostiqué n’ont aucun facteur de risque. »
**Si cette information vous concerne, n’hésitez pas à en discuter avec votre prestataire de soins de santé. Il est important de noter que les femmes de race noire, asiatique ou hispanique ont un risque accru de développer un cancer du sein précocement, comparativement aux femmes blanches. [3]
Si on vous dit qu’une échographie de dépistage peut entraîner un « faux positif », ce qui signifie qu’on vous demandera de passer d’autres tests, et que vous pouvez éprouver de l’anxiété.
Vous pouvez répondre comme suit : « Je comprends qu’il existe une possibilité que des tests supplémentaires soient nécessaires après ma mammographie pour s’assurer qu’il n’y a pas de cancer, mais je ne suis pas très inquiète à l’idée d’être rappelée. Je comprends que moins de 10 % des femmes sont rappelées. [4] Je préfère être prudente. Je sais que l’anxiété que je pourrais ressentir sera de courte durée si mon résultat est normal. Et si le résultat n’est pas normal, je préfère que le cancer soit détecté à un stade précoce plutôt qu’à un stade avancé. »
Si on vous dit : une mammographie peut entraîner un surdiagnostic. Cela signifie détecter un cancer qui, s’il n’était pas traité, ne vous causerait jamais de tort, mais qui, une fois découvert, nécessite un traitement et une chirurgie.
Vous pouvez répondre comme suit : « Je comprends et j’accepte la possibilité d’être traitée pour quelque chose qui n’aurait peut‑être jamais posé problème s’il n’avait pas été découvert. Encore une fois, mieux vaut prévenir que guérir. »
Si on vous dit que ce graphique montre que, sur 1 000 femmes qui passent une mammographie, une seule vie est sauvée.
Vous pouvez répondre comme suit : « J’ai appris que la Société canadienne d’imagerie mammaire indique que deux vies sont sauvées. [5] Je sais aussi que détecter un cancer tôt peut me permettre d’éviter des traitements médicaux lourds, comme la chimiothérapie et la mastectomie, qui peuvent réduire ma qualité de vie. »
Comme l’indiquent les lignes directrices canadiennes, la décision d’avoir une mammographie vous appartient, et vous avez donc le droit d’en passer une dans la quarantaine, peu importe la province où vous vivez.
[1] https://canadiantaskforce.ca/guidelines/published-guidelines/breast-cancer-update/
[2] https://www.ctvnews.ca/health/mammogram-guidelines-now-consider-women-s-personal-values-not-just-age-risk-1.4211240
[3] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5875337/?tool=pmcentrez&report=abstract
[4] http://www.bccancer.bc.ca/screening/breast/results
[5]https://csbi.ca/education/